五、糖尿病
概述 犬的糖尿病是复杂病症而非单一因子引发的疾病。特征是胰腺胰岛细胞中β细胞分泌物—胰岛素的相对或绝对缺乏。
病因学 分解激素(胰高血糖素、氢化可的松、儿茶酚胺、GH)和主要的合成激素,胰岛素调控碳水化合物代谢和血糖浓度间的平衡。
病理生理学 胰岛素的相对或绝对缺乏导致外周组织,特别是肝、肌肉、脂肪组织对葡萄糖、氨基酸和脂肪酸的利用减少。这些细胞无法吸收葡萄糖会导致胰高血糖症,一旦超过肾对葡萄糖重吸收的界限,随着葡萄糖、电解质以及尿中水的丢失引发渗透性利尿。补偿性多饮可防止动物脱水。葡萄糖的丢失可导致机体储备代谢分解,特别是脂肪的分解。过多的脂肪代谢分解会导致体内酮体的产生和积累,引发糖尿病酮症中毒(图4.55)。
患此病的犬无法摄入足量的液体,由于低渗透利尿不能控制而导致迅速脱水。酸中毒和脱水需进行急症护理,否则动物无法存活。
人糖尿病可分为1型胰岛素依赖性和2型非胰岛素依赖性糖尿病。而患有糖尿病的所有的犬无论病因如何,都需用胰岛素治疗,因此这种分类方法不适用于兽医临床,临床上犬糖尿病分为继发性和原发性(表4.23)。继发性中由对外周胰岛素的拮抗引起,最初会有胰岛素补充性升高,但一段时间后胰岛细胞耗尽,β细胞破坏,它的功能永久性丧失。
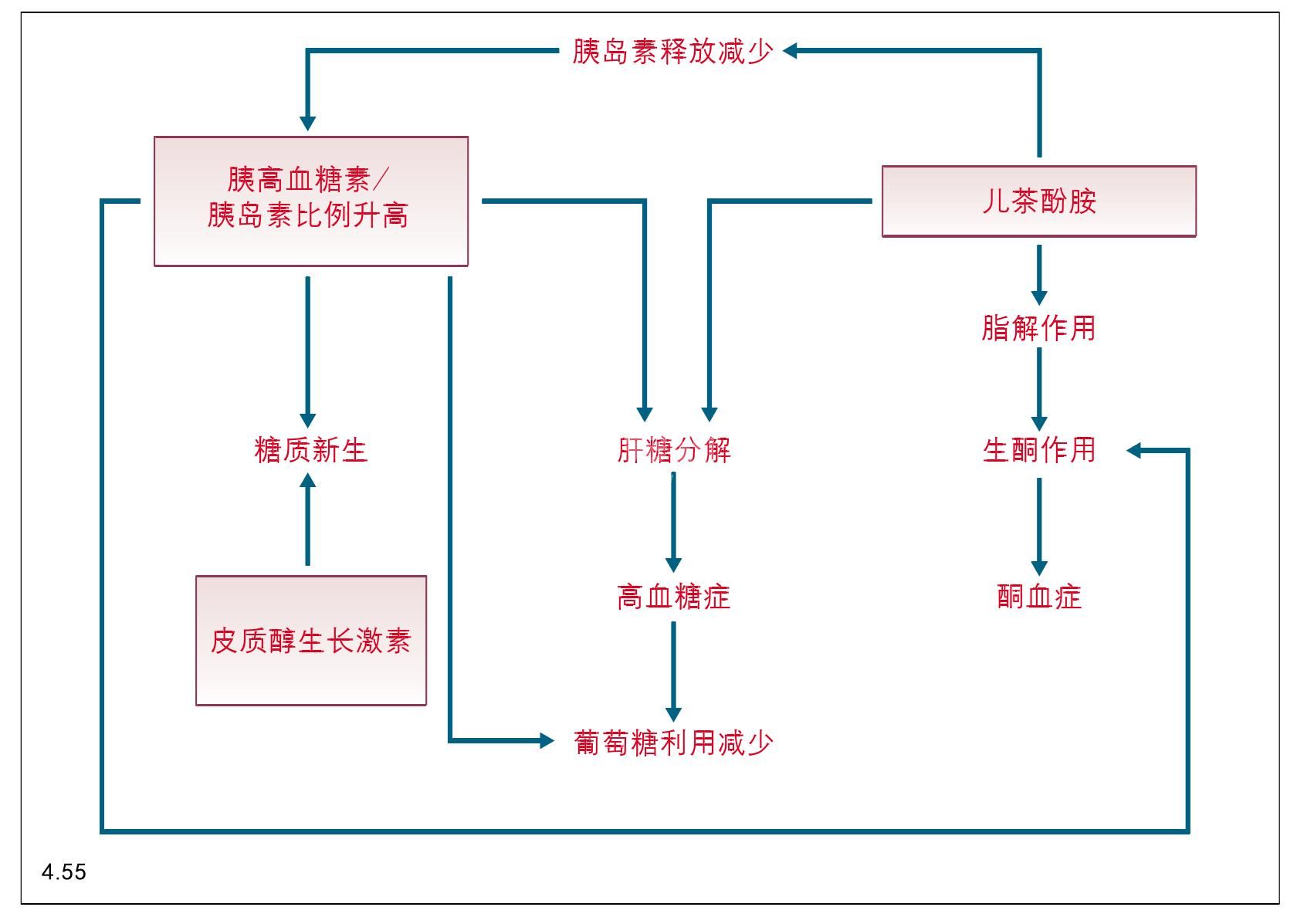
图4.55 糖尿病酮酸中毒症的病因学。
表4.23 猫、犬糖尿病病因学

临床症状 中龄犬,特别是8岁龄犬最易发病。萨摩耶犬和基斯猎犬可遗传发病。凯恩 、贵妇犬、腊肠犬占很大的发病率。雌性比雄性更易发病,主要由于孕酮和孕激素介导的GH所致,中龄、老龄猫易发病,而且雄性比雌性多。
几周后多尿、多饮、食欲增加,体重减少(图4.56)。所有的雌犬,通常此病发生于发情周期的动情后期。动物表现为肝肿大,肌肉损耗,尿道、呼吸道感染可在临床中观测到。溃疡性皮肤损伤和皮肤黄瘤也有报道。不加控制,可导致酮体积聚,引发代谢性酸中毒,导致精神抑郁、厌食、呕吐、迅速脱水。严重时血容过低和循环衰竭可导致死亡和昏迷(图4.57)。
鉴别诊断 应与原发性肾性糖尿、应激、肾上腺功能亢进、胰腺炎、肾功能不足、外胰腺肿瘤、嗜铬细胞瘤、发情间期、食后高血糖相鉴别。
诊断 尿分析中发现持续的糖尿、酮尿,尽管尿中溶解度很高,增加尿比重处于不断变化之中,许多老犬损伤肾的浓缩力,尿的比重变化很大,标准比重在1.015~1.045间。常发生细菌性膀胱炎,偶尔可见产气型微生物,引发气性膀胱炎。
血清生化分析可发现高血糖(大于9mmol/L)和高血脂,由于高血脂,一些病例中血液呈乳状。肝酶升高,肝功能检测中,诸如胆汁酸浓度异常。在一些胰腺炎引发的病例中,淀粉酶和脂肪酶可能升高。
糖尿病酮酸中毒,体液、电解质、酸碱平衡严重紊乱,最常见的是肾前性氮质血症、低血钠、低血钾、酸中毒。
治疗 治疗可分为糖尿病酮酸中毒急性治疗和非并发症糖尿病稳定性治疗。一旦犬开始正常进食,患有非并发症酮酸中毒的犬病情即可稳定下来。
糖尿病酮酸中毒的治疗 尽管健康患酮病的糖尿病患畜可以不用液体疗法或细致照料而通常采用传统的疗法,但是以高血糖、酮血症、代谢性酸中毒、脱水和电解质失衡为特征的糖尿病酮酸中毒是伴随高死亡率的急性病例。治疗应当包括液体替代疗法、补充电解质、降低血糖浓度、酸中毒的纠正及病因的鉴别。治疗方案见表4.24。
液体疗法 液体和电解质的静脉替代对成功治疗糖尿病酮酸中毒是必需的。建议除血清电解质外,0.9%的氯化钠应是液体中的首选。缺失的水分通常大约为体重的10%,这应当在24~48小时内得以补充。氯化钠溶液和乳酸林格氏液交替使用,或当血糖浓度降到180.2mg/dL(10mmol/L)以下时,使用含0.18%氯化钠和4%葡萄糖溶液。测定排尿量,如有可能,液体疗法同时用中央静脉导管监测中央静脉压。
胰岛素疗法 在糖尿病酮酸中毒的治疗中应当使用可溶性的胰岛素。尽管采用静脉内和肌肉注射法间歇治疗,0.1U/(kg·h)低含量胰岛素静脉注射有效,伴有高血钾和高血糖等副作用。低量胰岛素静脉内注射可使血糖和丙酮浓度降低。通常间歇性服用胰岛素大药丸,几乎不引起胰高血糖素、皮质醇和生长激素升高。
血糖每2小时检测一次。血糖浓度降到180.2mg/dL(10mmol/L)以下时,应注入葡萄糖液体;当血糖浓度达到108mg/dL(6mmol/L)时,应停止注入胰岛素,一旦停止注入胰岛素,血糖浓度又会升高。患病动物没有进食,可以进一步注入胰岛素或胃口恢复时,长时间注入胰岛素。
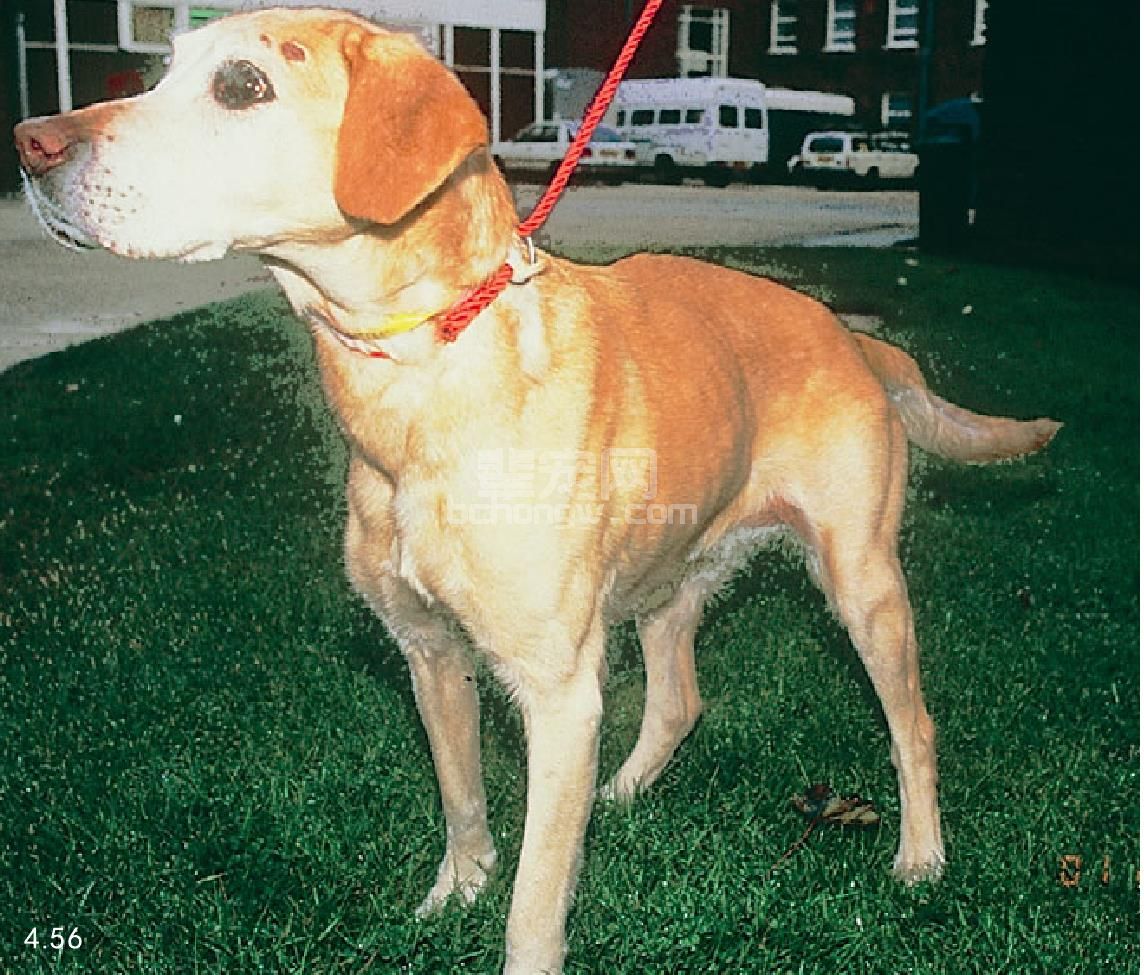
图4.56 12岁拉布拉多猎犬因患糖尿病表现为体重减轻。
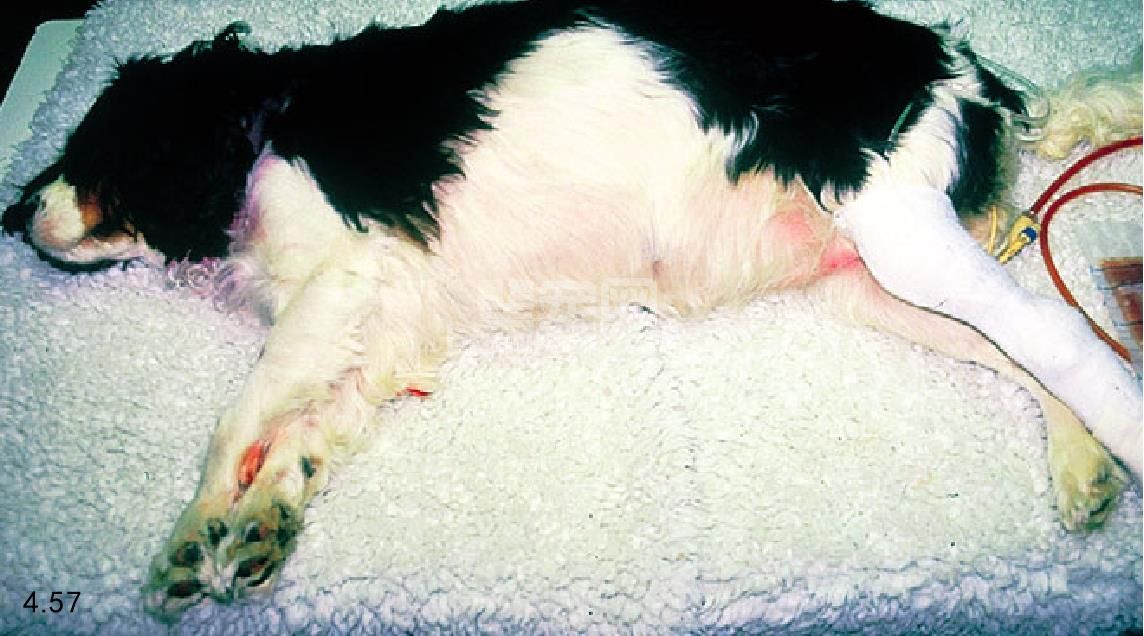
图4.57 3岁骑士查理士王猎犬因糖尿病酮酸中毒而休克。
表4.24 犬的糖尿病丙酮酸中毒的治疗方案

补钾 整个体内钾的缺失通常被酸中毒所掩盖,引起细胞外钾的流失。肾功能得以改善时,血清钾的浓度很快下降;胰岛素使钾返回细胞内。尽管高血钾不太可能在注射低量胰岛素时发生,替代疗法应当在液体和胰岛素疗法开始之前的几小时内进行,在没有测定血清钾浓度的时候,每500mL静脉用液体中应加入20mmol氯化钾。
补充磷酸盐 磷酸盐像钾一样在细胞内和细胞外间隙之间流动。低磷酸盐血症引起溶血性贫血、衰弱,运动失调和癫痫发作。有严重糖尿病酮酸中毒的猫和犬才补充磷酸盐。建议使用磷酸钾纠正低磷酸盐血症。
碳酸氢盐疗法 在糖尿病丙酮酸中毒中使用碳酸氢钠来纠正酸中毒仍处于争议中。用碳酸氢盐进行酸中毒的快速纠正会导致代谢性碱中毒,血红蛋白—氧分离曲线的左移造成的组织缺氧,以及因为二氧化碳比磷酸氢盐离子更快穿过血脑屏障而造成的异常脑酸中毒。鉴于这些原因,磷酸氢盐仅用于对生命有威胁的酸中毒病例(动脉血pH<7.0),假定普通的肾功能得以恢复并且给予足够的液体疗法,可以不使用磷酸氢盐而解决酸中毒的问题。
抗生素疗法 对于糖尿病丙酮酸中毒症,细菌感染通常是普遍的继发因素,能加剧病情。因此要求采取广谱抗生素疗法。静脉内导管和尿导管的使用可能使患病动物容易受到感染。
并发症问题 患糖尿病丙酮酸中毒的犬通常伴发下列疾病:胰腺炎,肾衰竭,充血性心衰,肾上腺皮质功能亢进和子宫积脓,所有母犬可能在发情后期阶段对胰岛素疗法产生抵抗。
非并发性糖尿病的治疗 糖尿病治疗的首要目标是保持正常血糖量,然后控制随之而来的高血糖和糖尿症状,它们会引起并发症的发生(表4.25)。糖尿病患畜能很好稳定病情要求主人理解并且坚持每日例行治疗程序,包括饮食、胰岛素用法和有规律的控制运动。在家可以方便看护,有利于病情稳定,但是特别当动物患酮病的时候,医院能密切监测血糖,动物住院可能更有利。
多数糖尿病患犬出现完全的胰岛细胞变性和萎缩,因此,犬的糖尿病是胰岛素依赖性的。很少情况,母犬在发情周期的后期,在胰岛细胞发生衰竭之前会出现糖尿病。如果对患病动物实施卵巢子宫切除术,很快,糖尿病的症状就会变得很明显,这种病也应当进行彻底治疗。然而多数母犬没有机会或者被忽视了,于是造成胰岛细胞永久性损伤。
饮食疗法 对于糖尿病的治疗,适当的饮食疗法是必要的。日粮需保持很好的平衡,每餐在成分和数量上都应保持不变。因此使用商业化日粮是最方便的。应当饲喂包含可消化性复合碳水化合物的罐装或干制食品,缓慢消化能最大程度降低饭后血糖浓度波动,以糖和1,2-丙二醇形式存在的碳水化合物容易吸收,但由于能引起的明显饭后高血糖,所以应当避免饲喂这类半湿食物。有证据表明,含大量纤维素的食品能通过延迟淀粉水解和葡萄糖的吸收而改善血糖的控制,因此能降低饭后血糖的波动。高纤维素食品对控制肥胖也很有益。然而使用高纤维素食品可能会有些不足之处,例如可口性的降低,事实表明低能量密度会引起动物体重的过度减轻或是低于理想体重的动物无法恢复体重。笔者倾向于对病情难以稳定的动物或肥胖患病动物使用高纤维素食品。
表4.25 与糖尿病形成有关的杂症

最后,饲喂计划表应朝着有利于增强胰岛素活力和降低饭后高血糖的方向来设计。当胰岛素处于循环中并能处理小肠吸收的葡萄糖,就会出现热量的吸收。多次饲喂比大量饲喂更有利,因为它们会有助于降低饭后高血糖和控制血糖的波动,笔者按惯例建议通常每日喂等量的两餐来配合胰岛素治疗。对很难稳定的病例,应饲喂3~4餐少量饮食。要避免饲喂少而精的食物或腐物,因为它们会使患糖尿病的动物难以稳定。
胰岛素治疗 在英国,犬的常规稳定药物是胰岛素锌胶体(长效)。它是30%胰岛素锌胶体(非晶形)和70%胰岛素(晶形)的混合物。皮下注射胰岛素1~2小时开始起作用,6~12小时到达顶峰,而犬可持续18~26小时,在不同个体,到达顶峰的时间和持续时间不同,但对大多数犬每日用量是足够的。在美国,多数临床医生给患糖尿病的犬和猫注射NPH胰岛素,每天分2次。通常对猫建议使用长效胰岛素,如鱼精蛋白锌胰岛素。
长效胰岛素通常在早上与第一餐同时或在此之前单独注射,6~8小时后饲喂第二餐以配合胰岛素作用的顶峰,最初的剂量为0.5~1.0U/kg,胰岛素可能最好依据身体表面积而不是单纯的体重给药。这样,小犬(小于15kg)为1.0U/kg,大犬(大于25kg)为0.5U/kg。虽然皮下注射是长期用药的理想途径,但是最开始也可采取肌肉注射,特别是在严重脱水和患酮病的动物,因为它们从皮下储存的吸收缓慢而不稳定。
胰岛素使用特殊注射器(0.5mL或1.0mL)进行注射(100U/mL)。制备的胰岛素应保存在2~8℃冰箱(35.6~46.4℃),因为它们会受到过热、过冷的不利影响。使用之前,轻轻滚动胰岛素使离子重悬浮。患糖尿病的动物通常需要2~4天来对一定剂量胰岛素或类似制备物的改变作完全的反应。在达到平衡之前避免用药剂量的快速提高,这一点非常重要。因为胰岛素的超剂量使用会导致血糖突然急剧下降。多数情况下,胰岛素剂量的调整,是每次注射中1~4个单位的较小改变,这取决动物的大小和高血糖症的严重程度。在那些使用标准治疗程序病情仍难以稳定的动物,制品类型和使用频率需进行改变。因此,熟悉使用一种胰岛素制品对临床医生来说是有好处的,如果是因为胰岛素引起的不稳定,只需改变制剂就可以缓解病情。
对于犬标准治疗时间如下:
上午8:00 皮下注射长效胰岛素;
上午8:30 饲喂一半测定的日粮;
下午2:30 饲喂另一半日粮。
此外还包括坚持运动,避免少而精的食物或腐食。
监测治疗 理想的监测应当包括一系列血糖浓度的测定,这样比通过尿葡萄糖评估能更有效地控制糖尿病。开始需做两次血糖评估,第一次在注射胰岛素之前,第二次注射在第二次饲喂之前。一旦动物似乎表现相当安定,每天应进行更多次的血液测试以评价其稳定程度。每天摄水量的评估能够提供糖尿病控制程度的有用信息。
理想化的血糖浓度应保持在90~162mg/dL(5~9mmol/L)(图4.58)。血糖浓度在早晨注射胰岛素之前通常最高,而在第二次饲喂之前最低。早晨尿样中有葡萄糖的痕迹是可以接受的,但是在一天之中的其他时间尿样中不应有葡萄糖。然而,重要的是我们需记住尿中葡萄糖可能不能及时反映出同一时刻的血糖浓度。如果尿糖呈阳性,血糖浓度可能是低血糖 [小于54mg/dL(3.0mmol/L)] 正常血糖或者高血糖 [大于99mg/dL(5.5mmol/L)] 。尽管笔者的顾客定期测定尿中的葡萄糖和丙酮,但是它并不提倡在早晨测定尿糖的基础上调整每天胰岛素的用量。反之,除非动物有好几天无法保持稳定,可以坚持使用固定的胰岛素用量。
糖蛋白的测定,如糖胺和糖基化的血红蛋白,在犬和猫中逐渐用于监测治疗反应。在蛋白质的整个生物学过程中会发生不可逆转的、无酶参与的糖基化过程,主要是在果糖胺,并且与当时的葡萄糖浓度成比例。此测定反映了在血清果糖胺测量的前1~2个月的血糖浓度以及糖基化血红蛋白测量过程中2~3个月的血糖浓度。果糖胺浓度(小于400mmol/L)表明很好的血糖控制状况,然而在新诊断或治疗控制不好的糖尿病病例中发现其浓度大于500mmol/L。糖基化血红蛋白很少规律地进行测定。控制得好的糖尿病患犬,其糖基化血红蛋白浓度在4%~6%之间,然而对于控制不好的患犬,其浓度大于7%。
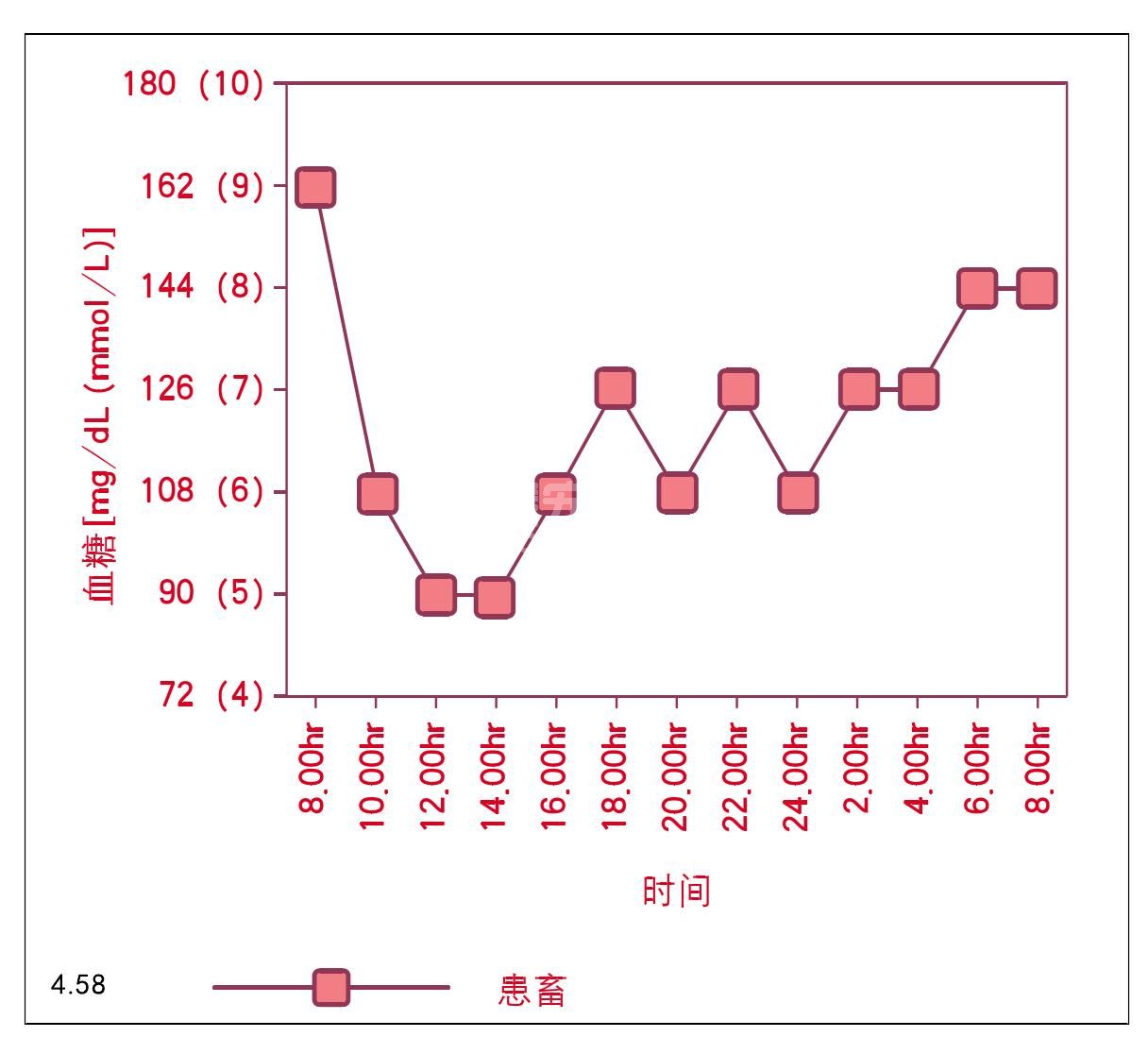
图4.58 标准血糖曲线。
畜主应坚持做糖尿病的记录(图4.59),这样更容易评估一段时间内病情稳定情况。当受到感染、发情(特别是在整个发情周期的后期)、怀孕和丙酮
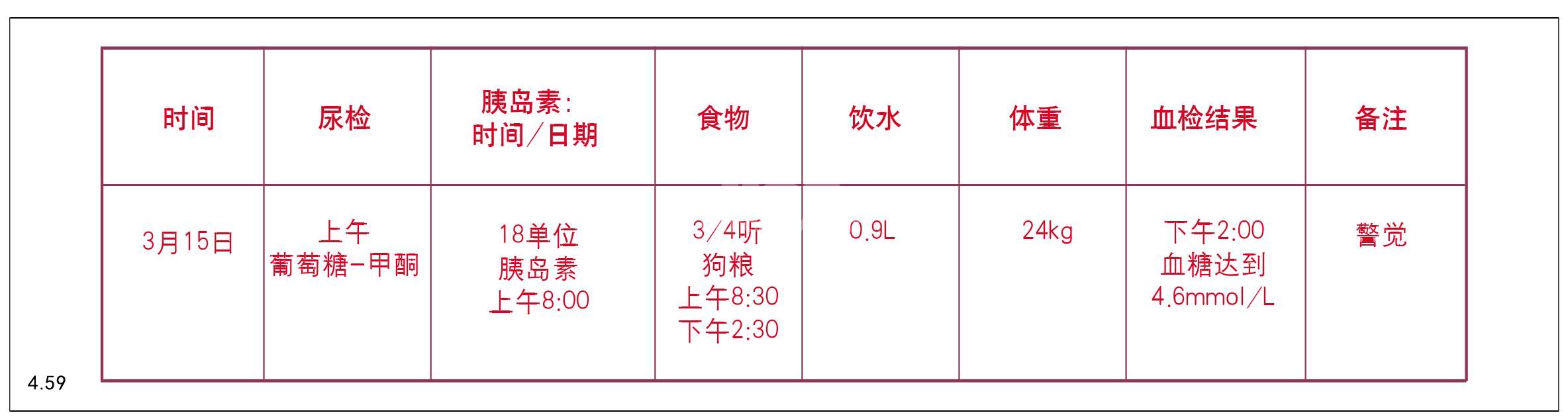
图4.59 糖尿病记录。
不稳定性的观察 不论是否重复尝试给动物提供充分的血糖控制,如果它表现很不稳定,就应检查糖尿病记录,检查动物是否有引起胰岛素拮抗的症状,如感染、发情、怀孕、丙酮酸中毒或肢端肥大症。
与畜主讨论每天工作以确保饮食不变和进行监测,确保没有精细日粮或腐食。查看胰岛素制品的类型、失效期、储存方式及主人使用胰岛素的方法是否正确(充分混合,正确剂量的注射技巧)。
如果没有查到明显的病因,动物需在日常程序的基础上住院,每天隔1~2小时进行一系列血糖的测定。用葡萄糖试纸和葡萄糖仪进行测定简单、快速并准确。在糖尿病动物中准确的葡萄糖曲线每天各不相同,认识到这一点相当重要,测定结果应以时间为坐标在图上标注出来。
不稳定的三个主要原因能够从一系列的血糖测定图推导出来,首先是胰岛素介导的高血糖,即过度的胰岛素用量导致反常的高血糖症(图4.60)。早晨注射胰岛素之前血糖浓度高,但是注射胰岛素之后急剧下降至低血糖浓度(小于3.5 mmol/L)。低血糖持续时间短并伴发低血糖的一些症状。实际上,如果不多次测量,很容易错过一天中的最低点。低血糖浓度刺激抗胰岛素激素释放,如胰高血糖素、皮质醇和儿茶酚胺,它们使血糖浓度很快反弹到高水平,如果血糖和(或)尿糖浓度仅在注射胰岛素和第二次饲喂之前测定,浓度将会较高,可能会被错误地解释为增加每天胰岛素用量的原因,实际上动物已经过量注射。胰岛素介导的高血糖症的治疗方法是减少每天胰岛素用量,以防止因血糖浓度明显摆动而引起低血糖症。
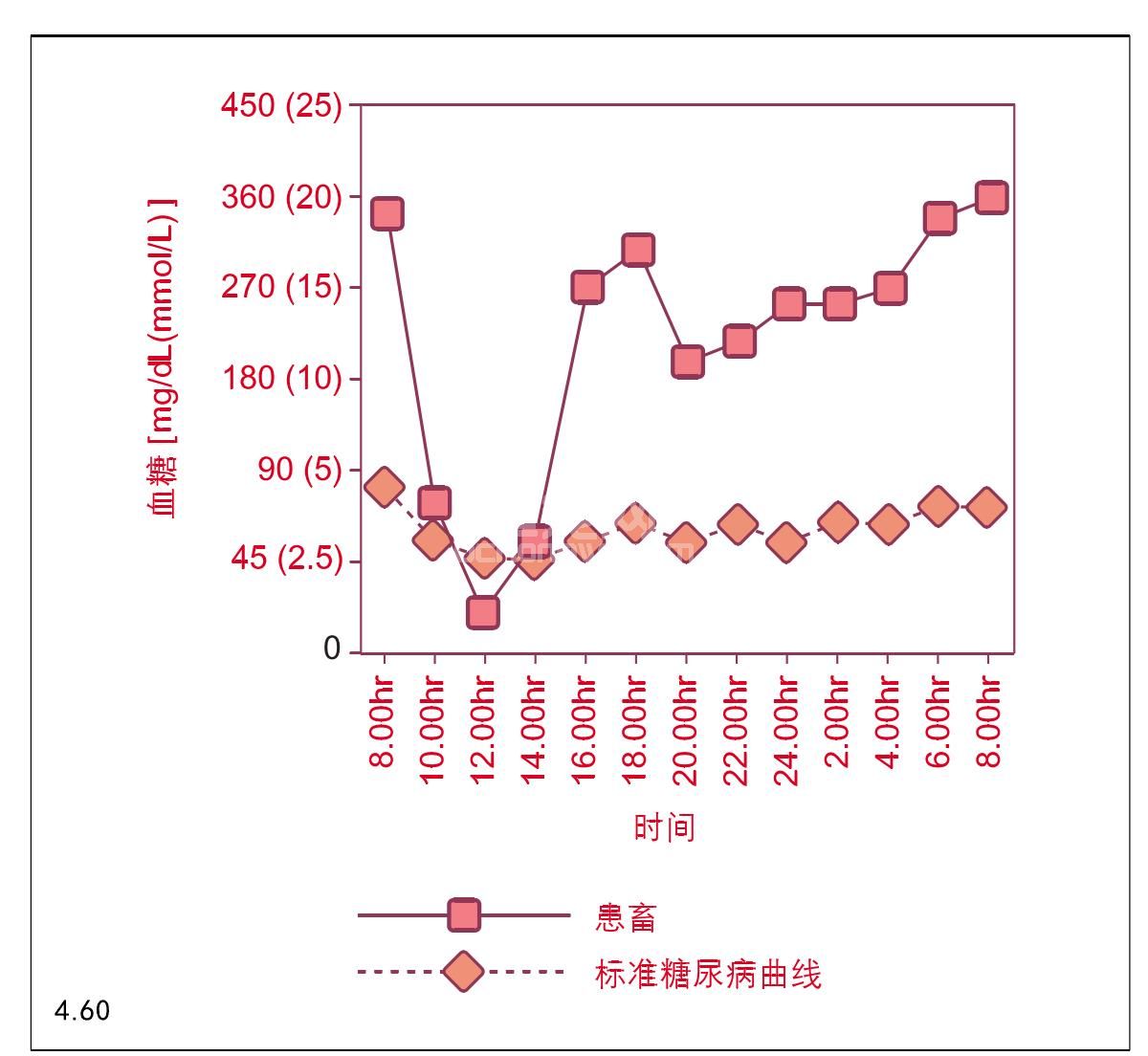
图4.60 胰岛素诱导的高血糖症。
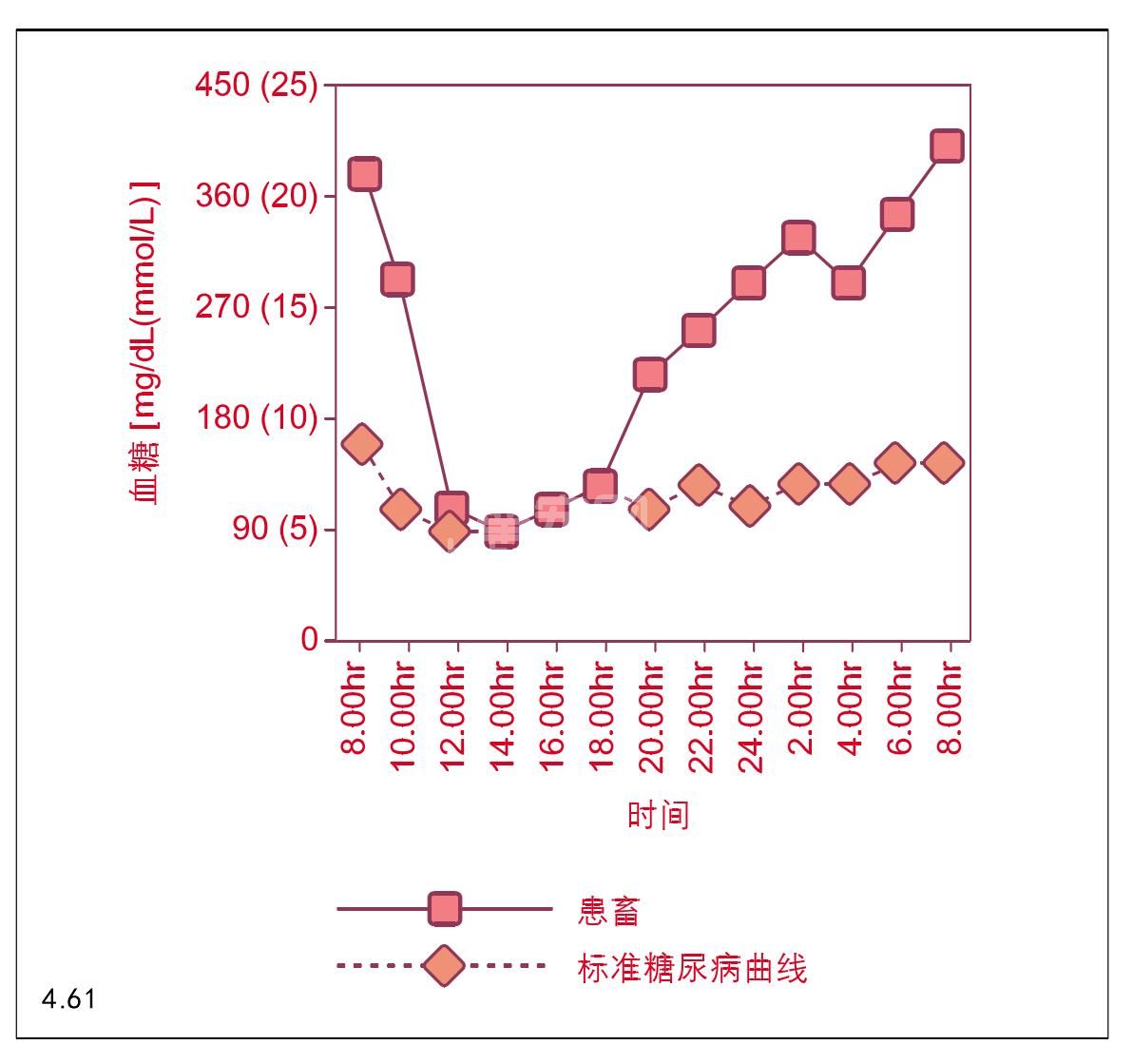
图4.61 胰岛素的快速代谢。
不稳定的第二个原因是胰岛素快速代谢,也就是说间断性起作用的胰岛素制品不能持续24小时(图4.61)。在这些病例中,血糖浓度在早晨注射胰岛素之前高,但是一天中的多数时间降到正常浓度。然而第二次饲喂以后,血糖浓度上升,一天中剩下的时间也保持高水平。这导致长时间高血糖,引起早晨糖尿和夜间烦渴、多尿。因此,胰岛素快速代谢治疗要使用长效胰岛素制品,如糖蛋白锌胰岛素或超长效胰岛素;或间隔12小时注射两次长效胰岛素,配合4次小剂量饲喂(间隔大约6小时)。
不稳定的第三个原因是对胰岛素的抗性。在这些病例中尽管使用了超过2.2U/(kg·d)(图4.62)的胰岛素用量,动物仍保持长时间的高血糖。尽管使用更高剂量的胰岛素可很好地稳定动物血糖浓度,对胰岛素的拮抗很可能发生。在拮抗病例中动物病情足够的稳定是不可能的,要求对动物进行彻底检查,弄清引起胰岛素抗性的确切原因。表4.26列出了一些胰岛素抗性的病因。纠正或治疗这些潜在的病因通常能使动物保持稳定,低剂量胰岛素可改善血糖控制。
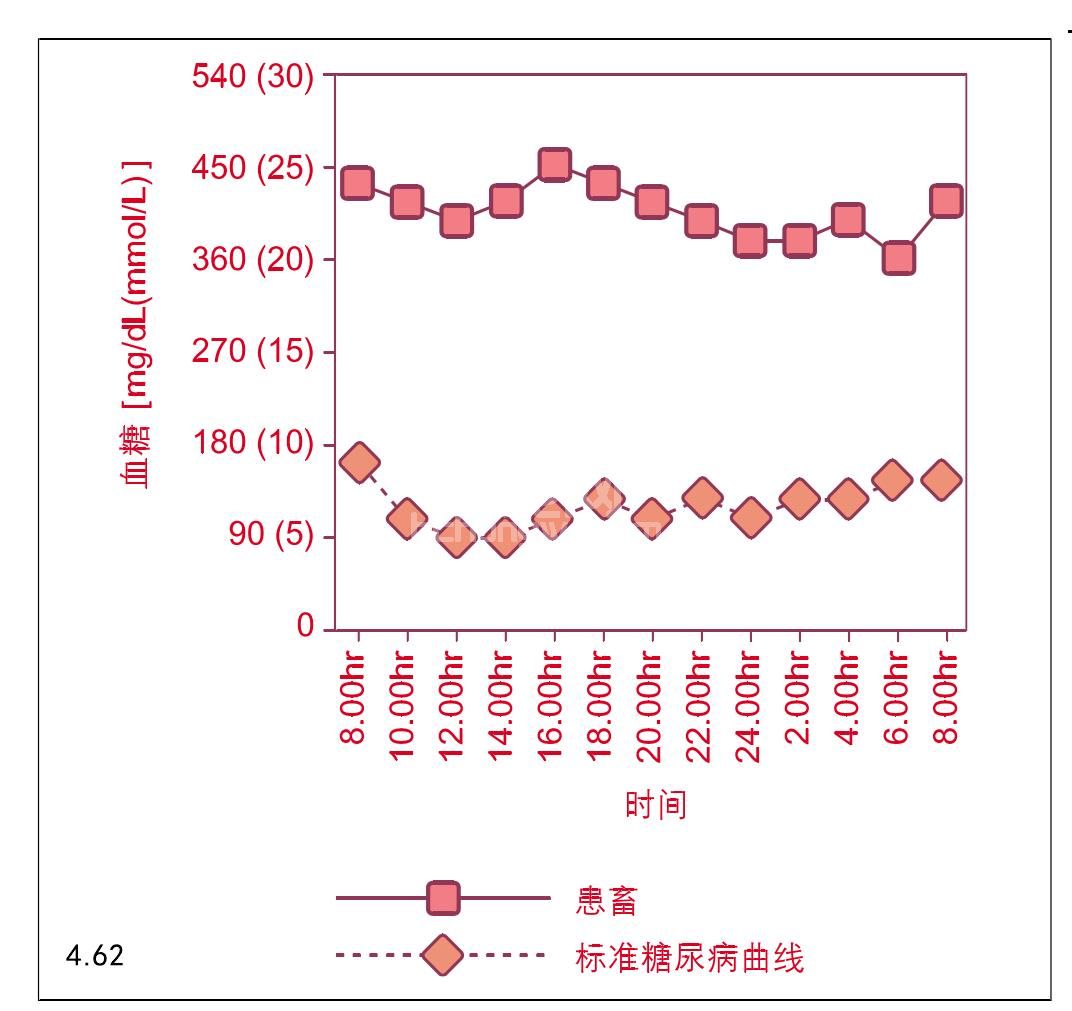
图4.62 胰岛素抗性。
表4.26 胰岛素抗性的病因
![]()
