慢性肾脏病-临床症状与诊断
慢性肾脏疾病(CKD)是猫最常见的肾脏疾病,估计超过0.5〜1.5%猫患有CKD,其中30%的病患寿命超过15岁。术语CKD是非特异性的,当宠物主人理解该术语时倾向于理解为“慢性肾功能衰竭”或“慢性肾功能不全”,但兽医给宠物主人解释时要避免使用“衰竭”这样的词语,以免给宠物主人灌输消极的理念。
病因
CKD由造成一侧或双侧肾脏3个月以上的结构和/或功能障碍的任何疾病引起。激惹肾脏的原因仍然不明。与急性肾损伤(AKI)一样,建立于潜在病因基础上的治疗可能会发生变化,所以在开始诊断时就应该考虑试图调查CKD的病因。
可能引发慢性肾脏病的可能原因包括:
•先天性肾脏疾病
o多囊肾 (PKD)
PKD是一种缓慢渐进的,不可逆的,遗传性疾病其影响波斯猫,杂交波斯猫,异国短毛猫和英国短毛猫
囊肿从出生时就存在,然后体积逐渐增大,囊肿侵入功能肾组织,导致进性肾功能障碍
在波斯猫中约38%的猫,PKD1基因的常染色体上的单基因存在突变 - 但是受影响猫的数量可能正在减少,这是由于在基因检测的基础上实施了有效的选择性育种计划
•2012年进行PKD基因缺陷测试的猫中<5%的猫实验室检测为阳性
可以使用基因检测
•超声波可以检测囊肿,在猫6-8周龄时就可以检测出
•大多数患病的猫都有很长的生存时间(> 8岁)
o肾淀粉样变性
•阿比西尼亚猫,暹罗猫和东方猫
o肾小球疾病
•阿比西尼亚猫
•其特点是持续性血尿和蛋白尿
o肾发育不良
•布偶猫和波斯猫 •获得性疾病
o代谢,内分泌和心血管疾病
•输尿管结石
•输尿管结石的发生是由于慢性肾脏病的导致也可能是病原体导致
•慢性肾脏病的猫中15-29%的猫有尿结石确定 •甲亢
•甲状腺功能亢进症是猫的一种常见的共患病,可以促使肾小管病变和功能障碍•高钙血症和肾钙化
•严重高钙血症导致软组织的矿化和/或钙尿结石的发生
•任何原因引发的AKI •肾缺血
•任何引起肾性低血压或血栓形成的疾病可以强化慢性肾脏
o瘤
•肾淋巴瘤 •肾淋巴瘤是猫最常见的肾肿瘤,据报告16%的CKD猫会出现
•60%患肾脏淋巴瘤的猫时氮质血症并常见肾肿大
o传染病
•肾盂肾炎 •低等级肾盂肾炎可无症状 •猫免疫缺陷病毒( FIV )和猫白血病病毒( FeLV测试)相关的中毒性肾损害
•FIV可能导致弥漫性间质浸润和淀粉样变性
•据报道FIV猫25 %发生蛋白尿
•肝参与的猫传染性腹膜炎( FIP)
• 多见于阿比西尼亚猫,孟加拉猫,伯曼猫,喜马拉雅猫,布偶猫,雷克斯毛或从多猫家庭来的猫
o医源性
•疫苗 •疫苗含有能生长在猫肾细胞上的病毒,病毒可通过在接种过疫苗的猫身上产生自身抗体诱发肾脏炎症
•没有证据可以证实这些反应激惹/有助于慢性肾脏病发展
•肾毒性药物或毒性 •见AKI部分
•不适当的饮食
•给健康猫饲喂高蛋白,酸性,低钾饮食诱导的慢性肾脏病
• 饮食中钠含量的影响以及其与CKD的关系仍不清楚
慢性肾脏病的病理生理学
慢性肾脏病是一种不可逆的终身性疾病,其通过渐进的方式减少功能性肾单位。一旦功能性肾单位的数量低于临界水平,即使激惹肾脏的原因解除,剩余肾单位也会被破坏。肾脏最初通过提高肾存活的单个肾小球的滤过率(GFR )提供与未损伤前相同的总GFR来适应肾伤害/损失。因此,虽然肾脏发生了结构损失,但其功能仍旧能被维持,即较少的肾单位在短期内高水平发挥其功能。
肾小管间质纤维化是疾病发生早期最常发生的损伤。持续的肾小球损伤导致肾小球内高压,单个肾单位的肾小球滤过率增加,肾小球肥大和蛋白尿。蛋白尿会伴随着细胞因子的产生(例如,转化生长因子- 1)并引发肾纤维化。激活的成纤维细胞产生基质成分(如胶原蛋白),其干扰肾小管存活。慢性缺氧有时也会发生,其造成持续的炎症产生。
肾小球性高血压
患病动物通过单个肾单位肾小球滤过率的增加来维持总的GFR,这是由于减少的肾小球小动脉阻力导致入球小动脉的血管舒张。肾质量减少,存活的肾不能自我调节,使全身动脉压力被传递到肾小球,导致肾小球高血压和高滤过率,GFR的净效应被增加。然而随着时间的推移,肾小球肥大会导致滤过屏障完整性损失(足细胞损伤),蛋白尿,肾小球硬化和肾小球滤过率降低。
肾素 - 血管紧张素 - 醛固酮系统(RAAS )激活
RAAS是荷尔蒙的集合,其通过共同作用发挥维护细胞外液量,血压(BP)和电解质平衡的功能。CKD病患中RAAS被激活。血管紧张素II引起出球小动脉血管收缩,进一步增加肾小球内高压和刺激肾上腺皮质醛固酮分泌。醛固酮通过钠潴留增加血容量,同时也导致额外的肾小管和间质炎症,蛋白和肾小球疾病。
蛋白尿和肾小管间质疾病
目前还不清楚蛋白尿本身是否会加速肾功能损害,或者蛋白尿仅仅是疾病的一个标记。蛋白尿可通过直接的毒性作用使肾小管超负荷并上调炎症来损伤肾小管。
机体对疾病不断适应使慢性肾脏病的病程通常在数月至数年,但疾病最终会导致额外的肾单位丧失和疾病恶化。
慢性肾脏病的诊断 - 病征
慢性肾脏病可发生于任何年龄的猫,但大多数为老年猫。一项10年的研究发现,患“肾功能衰竭”的猫有37%平均寿命小于10岁,有31%的猫寿命在10〜15岁,有32%的猫寿命超过15岁。
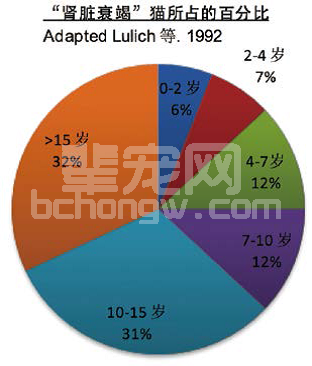
与慢性肾脏病相关的病史和体格检查
缅因猫,阿比西尼亚猫,暹罗猫,波斯猫,俄罗斯蓝猫和缅甸猫易患CKD的说法可能有些夸张。先天异常发生在纯种猫和杂交猫中,但其他任何品种的猫也可能发生。布偶猫可能倾向于患皮质病变,皮质病变引起肾梗死和肾损伤的发生。性别似乎不是慢性肾脏病的危险因素,虽然雄性猫患慢性肾病的年龄往往比雌性猫年轻(如9-11岁)。
慢性肾脏病的诊断 - 病史和体检结果
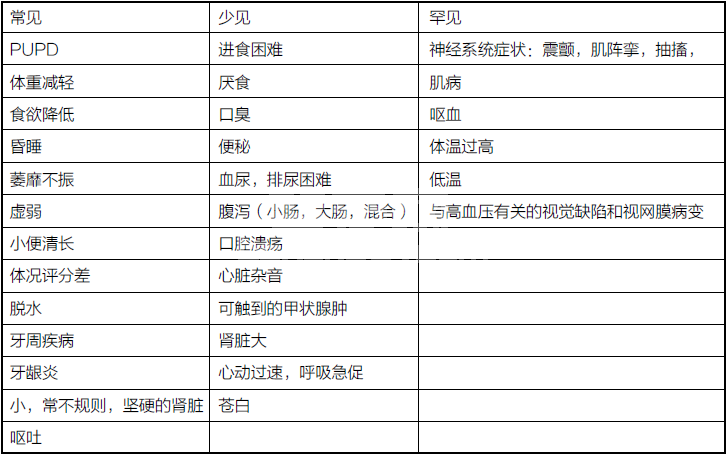
病史和体格检查的结果往往是模糊和非特异性的。肾脏在其功能丧失之前就发生了结构性损伤,临床症状表现较晚,使得早期识别困难。大多数猫会很长时间没有症状。例如,多尿/烦渴(PUPD)往往是宠物主人指出的第一个迹象,但该症状只有在尿液浓缩能力丧失(肾功能下降67%)才出现。
患者表现出少见或罕见的临床症状时很可能到了疾病的晚期。尿毒症是肾功能显著损伤造成毒素积累,体液成分、容量改变和荷尔蒙不平衡而导致的临床综合征。GI体征通常与尿毒症相关联。尿毒性口炎的特征在于溃疡(口腔粘膜和舌),结痂和口腔粘膜变褐色,坏死和舌前部脱落。呕吐经常与氮质血症的程度关联。如果发生胃溃疡,食管炎和不太可能出现的凝血功能异常则可能出现呕血。便秘是常见的,很可能继发脱水。随着尿毒症的发展,小肠和大肠(尿毒症性肠炎)腹泻都可能发生。
慢性肾脏病的诊断 - 诊断测试
氮质血症
氮质血症是指血中的尿素和/或肌酸酐的浓度升高。尿素是一种小分子,在肝脏中合成并在肾小球中自由过滤,在集合管被重吸收。通过尿素清除率对肾小球滤过率进行的估计不可靠,因为尿素的产生和排泄不恒定。高蛋白食物或胃肠道(GI)出血都会导致尿素产量增加。饥饿,发热和皮质类固醇也引起尿素水平小幅增加。血液尿素氮(BUN)与尿素浓度是不一样的,只有尿素的47%是氮的含量(BUN=0.47×尿素浓度)。
肌酐是由肌肉磷酸肌酸分解产生的。肌肉量会影响肌酸酐浓度,饮食对肌酸酐没有影响。肌肉与肌酐水平的关系很重要,因为一个肌肉体积减少的猫其存在一个“正常的高浓度”的肌酐水平。肌酐通过肾小球滤过几乎完全被排泄,而且不被再吸收。排泄率是相对恒定的,肌酐浓度是估计GFR时一个有用的指标。
不能单凭氮质血症就确诊病患为肾脏疾病,要确诊必须将尿比重(USG)和脱水病患对液体治疗的反应来综合分析。氮质血症的严重程度无法预测疾病的发病原因,且其不具可逆性。
通过肌酐和/或尿素及USG水平一起鉴别肾性氮质血症(肌酐和/或尿素升高,USG减少),其中USG减少是慢性肾脏病诊断的重要标志。不幸的是,尿浓缩能力丧失只发生在肾质量67%丧失后,而75%的肾质量丧失后则发生氮质血症。慢性肾病的早期诊断可能发生在检查其他疾病过程中发现了肾功能异常时才得以进行。
增加的血清/血浆肌酐水平与生存率降低有关。肌酐浓度是国际肾脏研究组织(IRIS)的对病患分级方案中举足轻重的指标(http://www.IRISkidney.com)。IRIS在水合肌酐浓度的基础上,将病患分成四个阶段。病患然后根据蛋白尿和高血压的存在情况进行再分级。
尿液分析
大多数C K D 猫有稀释的尿液(USG<1.035),而且往往是等渗尿(USG1.008-1.015)。有些猫尽管发生氮质血症还仍保留其尿浓缩能力,但随着病情进展,USG一般会下降。
USG1.008- 1.012表明肾脏浓缩能力丧失
USG1.013- 1.034表明肾脏还有部分浓缩能力,但对于氮质血症病患不适宜(尿液应该浓缩)
初步诊断时应进行尿沉渣镜检和细胞学检查。尿路感染是常见的,且引起肾后性蛋白尿。在初步诊断调查时应考虑尿细菌培养,即使没有活性的沉积物来识别隐匿性的尿路感染。
蛋白尿
尿试纸主要检测白蛋白,并提供半定量结果。尿蛋白是鉴别蛋白尿最好的指标:测量肌酐比值(UPC)。轻度蛋白尿(UPC<1)是常见的,且蛋白尿是CKD猫预后不良的标志物。对所有CKD猫量化和监测其蛋白尿水平是重要的,且肌酐比值是IRIS阶段划分系统的一部分。
全身性高血压
慢性肾病的猫可能患高血压,其通过促进肾小球高血压和蛋白尿导致病情恶化。高血压的发病是多因素的,其涉及RAAS激活,钠排泄改变和动脉结构变化。据报道慢性肾脏病病例中20-65%有高血压,且32-87%高血压的猫患有CKD。与高血压相关的临床症状的发生是由于靶器官,大脑,心血管系统,肾脏和眼睛的损伤。不幸的是,与高血压有关的大多数临床症状在疾病过程中出现的时间较晚,一旦出现已经存在靶器官损伤(TOD)。
理想情况下,血压测量包括测量收缩压(SBP)和舒张压(DBP)。不幸的是,从猫的DBP中可获得的信息很少并且精确的测量比较困难。相反,收缩压测量容易而且经济。可选择多普勒和示波机这两种仪器。对于清醒猫多普勒技术耐受更好且更可靠。
SBP使用时遵循以下方法
1.选择一个远离其他动物安静的地方。给猫时间让其适应环境( 5-10分钟)。•对于很多猫来说,当其与主人一起在候诊室时,只需轻微对猫加以限制就可以很容易地测量其收缩压。•绝大多数病患只需要非常温和的限制。
2.可测量掌骨,跖骨和尾部的位置。不一定要去除测量位置的毛发。
3.血压袖带尺寸应该是以袖带被放置位置为圆心的40%圆周的范围。大多数猫通常用2.5厘米的血压袖带。
4.如果可能的话,血压袖带应放置与心脏水平一致。
5.用魔术贴固定血压袖带。袖带上有少量的磁铁是必要的。
6.使用消毒用酒精将要测量处毛发打湿然后进行脉搏触诊。
7.在测量前要确保多普勒机器关闭。这将防止在操纵过程中大量静电噪音的产生,因操作过程中BP可能提高。也可选择使用耳机。
8.应在多普勒探头下使用大量的凝胶。•消毒酒精会损伤探头。足够的凝胶能确保阻止酒精进入与探头本身接触。
9.轻轻将探头放在准备区,然后转动多普勒开关到ON,逐渐加量。
10.听脉冲信号,小增量地轻轻移动探头,直到信号清晰。•如果信号不好或听不见,关闭机器,移开探头,并添加更多的凝胶。如果这样没有帮助,可以选择其它的位置测量。
11.一旦信号清晰,轻轻用充气血压计使袖带膨胀。袖带充气10-20毫米汞柱以后在该点脉搏变为听不见。CHF:充血性心脏衰竭,CNS:中枢神经系统,CV:心脑血管;USG:尿比重*所有原因的高血压中的流行率,不仅仅只是猫的慢性肾病。
12.慢慢的让袖带放气,直到信号返回。收缩压是指脉搏首次成为可听见信号时显示的压力。
13 .让袖带放气完全。
14 .第一次的测量数据不要。重复步骤10-13获得5次测量数据。
15.收缩压是5个测量结果的平均值。
16.应记录测量位点和使用袖带的大小,在随后的就诊中要重复使用相同的技术。
收缩压正常参考区间是120-160毫米汞柱。白大褂高血压(应激诱导的高血压)在猫中常见,其引起SBP短暂增加。白大褂高血压可导致对高血压的误诊和不必要的治疗刺激。白大褂高血压的影响高度可变。对于一些病患收缩压升高程度高(据报道高达75毫米汞柱)。有趣的是,无论是猫的言行举止(即很轻松)还是心率都不能预测白大褂高血压的发生。
全天反复测试可确认收缩压的升高。此外,评估猫TO D (如胃底检查,超声心动图)的结果对确认收缩压的升高给予了更多的支持。
如果确认有TOD,高血压也可能发生。如果没有证据表明TOD的存在,1-2周(或1-2天,如果收缩压> 200毫米汞柱)内重复测量收缩压。如果结果仍然升高,则可能是高血压。也要考虑病患病征。大多数高血压猫是老年猫,高血压很少发生在未满10岁的猫中。如果在没有证据表明为慢性肾脏病、甲状腺功能亢进或TOD 的年轻猫中确定发生了高血压,那可能发生了白大褂高血压。
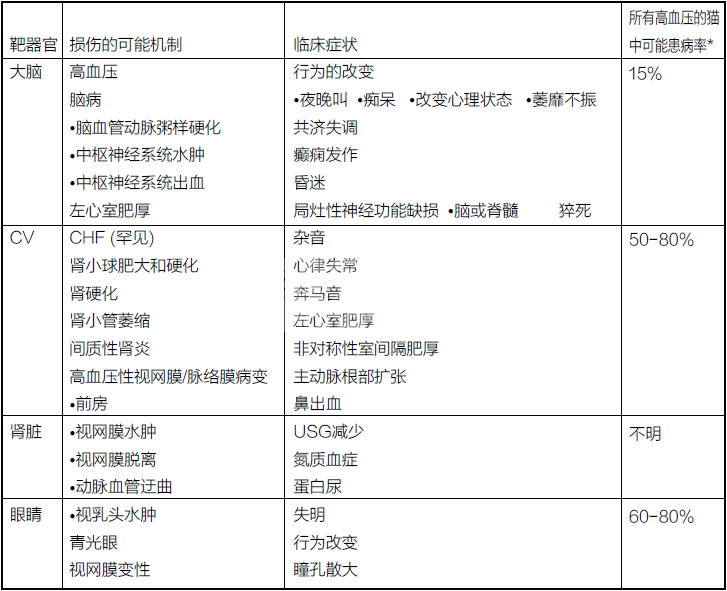
CHF:充血性心脏衰竭,CNS:中枢神经系统,CV:心脑血管;USG:尿比重*所有原因的高血压中的流行率,不仅仅只是猫的慢性肾病
高磷血症和肾继发性甲状旁腺功能亢进(RHPTH)
肾脏是磷排泄的主要途径,CKD是高磷血症的最常见原因,60%的慢性肾脏病猫表现出磷浓度升高。高磷血症促进的RHPTH,组织矿化和CKD进展。在CKD早期,增加的甲状旁腺激素(PTH)浓度以RHPTH发展为代价来维持正常的磷水平。
肾脏可以转换成25-羟胆钙化醇到骨化三醇,它通过增强肠道钙和磷的吸收,抑制甲状旁腺激素的产生来增加钙的水平。随着病情的进展(如IRIS3-4阶段),增加的PTH水平无法控制磷酸盐浓度、高磷血症和钙三醇浓度降低的发生。 PTH可以导致嗜睡和抑郁,其被认为是尿毒症毒素。
一项研究报告表明84 %有氮质血症的 CKD猫有RHPTH的情况发生,另外确认有PTH升高的非氮质血症的猫在PTH升高超过12个月后,35.5 %的猫会发生氮质血症。虽然RHPTH可能有正常的钙,磷浓度,但高磷血症是RHPTH的一个可靠指标。当肾脏功能恶化时RHPTH可能变得更加严重。
高磷血症是缩短的肾存活时间的危险因素。一项对211只猫的研究表明,血液中磷水平每增加一个单位,死亡风险增加11.8 %。钙离子浓度与死亡率风险没有相关性。
应评估慢性肾病猫的磷酸盐和钙离子水平。理想的情况是对PTH浓度进行评估,但样品处理困难而且昂贵,所以测试不容易进行。
作为对高磷血症的响应机体会分泌成纤维细胞生长因子23 ( FGF- 23),这可能会增加慢性肾脏病的进展,反应磷酸盐浓度。有必要做进一步调查,以评估是否进行辅助诊断和监测慢性肾脏病。
低钾血症
低钾血症的发生是由于摄入减少,尿中损失增加和RAAS的激活。20-30%的CKD猫确定有低钾血症,且低钾血症在高血压猫和IRIS2-3阶段的猫中更常见。猫CKD更严重时(如IRIS阶段4)也许发生高钾血症。低钾血症猫会由于肌病和其对渐进性肾脏损伤潜在的影响而引起猫的虚弱。建议在诊断和整个管理过程中监测血钾水平。
代谢性酸中毒
肾脏通过重吸收所有滤过的碳酸氢钠(近曲小管)及尿分泌氢离子(收集管)来消除酸。为了增加肾脏酸的排泄,肾脏也利用氨的缓冲系统。氨通过肾脏氨形成在近端小管产生氨,然后在排泄前将氨转化成铵(获得氢离子)。如果存在肾小管功能障碍,由于肾脏无法再吸收碳酸氢盐和排泄氢离子和氨而导致代谢性酸中毒的发生。
代谢性酸中毒通常在疾病的过程中出现的较晚,CKD猫中出现代谢性酸中毒的情况时有15%的猫出现在第3阶段,而52.6%的猫出现在第4阶段。酸中毒和低钾血症可能对肾功能有附加的不良影响,其可以加强食欲不振,呕吐,嗜睡,虚弱和营养不良状况的发生。
CKD贫血
对所有慢性肾脏病患者应尽可能进行血液病学检查。CKD贫血是由于肾红细胞生成素(EPO)产生减少而导致,且胃肠道出血、营养不良和红细胞(RBC)寿命下降经常会加重CKD贫血。它通常是正常红细胞正常色素性贫血且再生不良。约30-65%的CKD猫发生贫血的严重程度与所处IRIS阶段成正比。贫血是否会影响生存尚不清楚,但中度至重度贫血可能对生活质量造成负面影响。
无黑便胃肠道出血或血红蛋白过少症发生时,应该怀疑是否贫血的严重程度远远超过肾功能不全所引起的问题,也应该怀疑是否有在无脱水情况下与血清肌酐相比尿素浓度呈现不成比例地增加的情况。
其他诊断测试
应考虑用影像诊断以评估慢性肾脏病的发病原因并改变管理方法。慢性肾脏病病患在其疾病进展过程中可能出现需要进行长期治疗的并发症,如尿路结石或肾盂肾炎。影像诊断对肾脏触诊时发现异常的病患(例如肾肿大,非对称)特别有参考价值。
如果怀疑有淋巴瘤或淀粉样变性则需进行肾细针穿刺。如果怀疑淀粉样变性,任何采样技术都具有引起肾出血的风险,所以在侵入性操作前提前准备输血程序。考虑用肾穿刺活检获得的组织做病理学检查,但是通常情况下,组织病理学不太可能揭示引发CKD的原因,除非是存在淋巴瘤, FIP ,淀粉样变性或肾小球肾炎。如果成像显示可能有上述问题,则应考虑肾活检。在大多数情况下,组织病理学可以识别肾小管间质性肾炎,肾小球硬化或肾小管坏死。
肾小球滤过率的评估是评价肾功能的金标准,但是由于测试困难和测定法不能通过市场获得,限制了其在猫中的实际应用。
分阶段
国际肾脏研究组织( IR I S )(http://www.IRIS-kidney.com)建立了CKD猫分阶段的准则。该准则为CKD持续监控提供了一个有用的分类系统,并且提供了预期结果的信息。CKD分阶段建立在血清/血浆肌酐浓度基础上,且至少要评估两次。在为猫分阶段前,必须充分水合,否则任何肾前性氮质血症将导致错误将猫分类到一个更高的阶段,引起预后较差。
亚阶段(Substaging)是根据是否存在蛋白尿和高血压为基础来划分的。应确认蛋白尿是肾脏来源的和蛋白尿的持久性。应进行尿液沉渣和尿细菌培养以排除血尿,炎症或感染是引起蛋白尿来源的可能。同样,应在多个位置测量血压,同时小心护理以减少“白大褂”高血压。
预后
IRIS阶段可以提供关于CKD预后的有关信息。处于较低阶段的猫存活时间可能很长,并且接受有效治疗后猫的死亡经常是由于其他疾病引起的。影响预后的因素包括蛋白尿(UPC)和血清磷浓度。此外,猫体重进一步减轻也可能表示肾功能恶化。
